
Tratamiento de la tuberculosis
Desde la vacunación hasta el tratamiento preventivo, desde el estudio de contactos hasta la ventilación adecuada: descubre las herramientas basadas en evidencia científica que pueden protegerte a ti, a tu familia y a tu comunidad.
Introducción
La prevención de la tuberculosis representa uno de los pilares fundamentales para alcanzar la meta global de eliminar esta enfermedad como problema de salud pública. Mientras que el diagnóstico oportuno y el tratamiento adecuado son cruciales para curar a quienes ya están enfermos, prevenir que nuevas personas se infecten o que quienes tienen tuberculosis latente desarrollen la enfermedad activa es igualmente vital. Según la Organización Mundial de la Salud, aproximadamente una cuarta parte de la población mundial tiene infección tuberculosa latente, lo que representa un reservorio enorme de posibles casos futuros.
La prevención de la tuberculosis no se limita a una sola intervención, sino que abarca un conjunto integral de estrategias que actúan en diferentes niveles. Desde la vacunación de recién nacidos con la vacuna BCG hasta el tratamiento preventivo de personas con tuberculosis latente, desde el cuidadoso estudio de contactos domiciliarios hasta las medidas de ventilación en espacios cerrados, cada acción contribuye a romper la cadena de transmisión de Mycobacterium tuberculosis.
Comprender estas medidas de prevención es especialmente importante en el contexto actual, donde la tuberculosis sigue causando 1.25 millones de muertes anuales a nivel mundial. Las estrategias preventivas no solo protegen a los individuos de desarrollar esta enfermedad potencialmente mortal, sino que también reducen la transmisión comunitaria, disminuyen la carga sobre los sistemas de salud y aceleran el camino hacia la eliminación de la tuberculosis.
En esta guía, exploraremos en detalle cada una de las herramientas disponibles para prevenir la tuberculosis, desde la vacuna BCG que protege a millones de recién nacidos, hasta las mascarillas N95 que protegen al personal de salud, pasando por el tratamiento preventivo que evita que la infección latente se convierta en enfermedad activa. Nuestro objetivo es proporcionar información clara, actualizada y práctica que permita comprender cómo podemos, entre todos, detener la transmisión de esta antigua pero persistente enfermedad.
Vacuna BCG
La vacuna BCG (Bacilo de Calmette-Guérin) es actualmente la única vacuna autorizada contra la tuberculosis y representa una de las vacunas más administradas en la historia de la humanidad. Desde su desarrollo hace más de un siglo por los científicos franceses Albert Calmette y Camille Guérin, más de 4,000 millones de dosis han sido administradas en todo el mundo. Esta vacuna, que toma su nombre de sus creadores, se deriva de una cepa atenuada de Mycobacterium bovis, la bacteria que causa tuberculosis en el ganado vacuno.
Según datos de la OMS de 2024, la vacuna BCG se utiliza de forma sistemática en los recién nacidos de 161 países, con una cobertura global del 88%, lo que equivale a más de 100 millones de dosis administradas cada año. Esta amplia cobertura refleja el reconocimiento mundial de su importancia en la protección de los niños pequeños contra las formas más graves de tuberculosis.
¿Cómo funciona y qué protección ofrece?
La vacuna BCG se administra típicamente en el brazo de los recién nacidos mediante una inyección intradérmica. La vacuna proporciona una protección muy efectiva contra las formas graves de tuberculosis en niños pequeños. La eficacia protectora oscila entre el 52% y el 100% para la meningitis tuberculosa y la tuberculosis miliar, dos formas de la enfermedad que son potencialmente mortales en la infancia. La meningitis tuberculosa, que ocurre cuando la bacteria infecta las membranas que rodean el cerebro y la médula espinal, puede causar daño neurológico permanente o la muerte si no se trata rápidamente.
Sin embargo, es importante entender las limitaciones de esta vacuna. La eficacia de la BCG contra la tuberculosis pulmonar en adultos es variable y generalmente menor, oscilando entre el 0% y el 80% según diferentes estudios. Esta variabilidad en la protección puede deberse a múltiples factores, incluyendo diferencias en las cepas de BCG utilizadas, la exposición previa a micobacterias ambientales no tuberculosas, y factores genéticos de las poblaciones vacunadas. Además, la protección que brinda la BCG tiende a disminuir con el tiempo, y no previene la infección inicial ni detiene de forma efectiva la transmisión de la enfermedad entre adolescentes y adultos, quienes representan cerca del 90% de las transmisiones de tuberculosis en el mundo.
Reacciones normales y efectos secundarios
Después de la vacunación con BCG, es normal que aparezca una pequeña pápula en el sitio de inyección que evoluciona a lo largo de varias semanas. Típicamente, se forma una pequeña úlcera superficial que cicatriza lentamente dejando una cicatriz característica. Este proceso puede tomar de 2 a 5 meses y es completamente normal. Es fundamental que las familias comprendan que esta reacción local no es una complicación sino la respuesta esperada del sistema inmunológico a la vacuna.
Los efectos adversos graves son poco frecuentes. Ocasionalmente puede aparecer linfadenitis (inflamación de los ganglios linfáticos regionales), que generalmente se resuelve espontáneamente. Las reacciones más graves, conocidas como "becegeosis", son extremadamente raras y ocurren principalmente en niños con inmunodeficiencias graves no detectadas.
Nuevas vacunas en desarrollo
La ciencia no se ha detenido en la búsqueda de mejores vacunas contra la tuberculosis. Actualmente hay tres vacunas en fase 3 de ensayos clínicos: MTBVAC, M72/AS01E y VPM1002. La vacuna española MTBVAC, desarrollada por la Universidad de Zaragoza en colaboración con la biofarmacéutica Biofabri, representa una de las candidatas más prometedoras. Esta vacuna aspira a superar en un 50% la eficacia de la BCG en recién nacidos y potencialmente ofrecer protección también en adolescentes y adultos.
En un ensayo clínico iniciado en 2022 en África subsahariana, ya se han vacunado más de 3,900 bebés con MTBVAC, comparando su eficacia con la BCG actual. Se espera que los resultados estén disponibles en 2028. Por su parte, la vacuna M72/AS01E ha demostrado una eficacia del 50% en la prevención de la enfermedad tuberculosa en adultos con infección latente durante ensayos en fase 3 realizados en Sudáfrica en 2024. Estos avances científicos ofrecen esperanza de contar, en el futuro próximo, con herramientas más efectivas para prevenir esta enfermedad milenaria.
Tratamiento de Tuberculosis Latente
El tratamiento de la tuberculosis latente, también llamado tratamiento preventivo o quimioprofilaxis, es una intervención fundamental para evitar que personas infectadas con Mycobacterium tuberculosis desarrollen la enfermedad activa. Recordemos que la tuberculosis latente es un estado en el cual la persona tiene la bacteria en su cuerpo, pero está controlada por el sistema inmunológico, por lo que no presenta síntomas ni puede contagiar a otros. Sin embargo, estas personas tienen un riesgo del 5% al 10% de desarrollar tuberculosis activa a lo largo de su vida, con el riesgo más alto en los primeros años después de la infección.
¿Quiénes deben recibir tratamiento preventivo?
Según las directrices actualizadas de la OMS de 2024, el tratamiento preventivo de la tuberculosis debe administrarse sistemáticamente a varios grupos de población en riesgo. En primer lugar, las personas con VIH tienen un riesgo 12 veces mayor de desarrollar tuberculosis activa y deben recibir tratamiento preventivo independientemente de si tienen una prueba de tuberculina positiva o no. Esta recomendación se debe a que el VIH debilita el sistema inmunológico, haciendo mucho más probable que la tuberculosis latente progrese a enfermedad activa.
Los contactos domiciliarios de personas con tuberculosis activa representan otro grupo prioritario. Los adultos y especialmente los niños menores de 5 años que conviven con un paciente tuberculoso tienen un riesgo muy elevado de haberse infectado y deben ser evaluados y tratados. En niños menores de 5 años, el tratamiento preventivo se recomienda incluso sin prueba de infección, debido al alto riesgo de desarrollar formas graves de la enfermedad.
Otros grupos que se benefician del tratamiento preventivo incluyen personas que van a iniciar tratamientos inmunosupresores (como medicamentos biológicos para artritis reumatoide, tratamientos con corticoides a largo plazo, o quimioterapia), pacientes en diálisis renal, personas con diabetes, individuos con silicosis, y aquellos con lesiones pulmonares residuales de tuberculosis antigua no tratada adecuadamente.
Esquemas de tratamiento disponibles
La OMS recomienda varias opciones de tratamiento preventivo, algunas más cortas y convenientes que el tradicional esquema de 6-9 meses de isoniazida diaria:
El esquema de rifapentina más isoniazida administrado una vez por semana durante 3 meses (12 dosis totales, conocido como 3HP) es uno de los más recomendados por su corta duración y eficacia similar al esquema tradicional de isoniazida. Este esquema tiene la ventaja de poder administrarse bajo observación directa semanal, lo que mejora la adherencia. La rifapentina es una rifamicina con una vida media más prolongada que la rifampicina, lo que permite su administración semanal.
Otra opción es la rifampicina sola durante 4 meses, que ha demostrado ser tan efectiva como la isoniazida durante 6 meses pero con menos hepatotoxicidad. También está disponible el esquema de rifampicina más isoniazida durante 3 meses, que combina ambos medicamentos con excelente eficacia. Más recientemente, se ha incorporado el esquema de rifapentina más isoniazida diario durante 1 mes (28 dosis), que representa el tratamiento más corto disponible.
La isoniazida durante 6 o 9 meses sigue siendo una alternativa válida, especialmente en contactos de pacientes con tuberculosis monorresistente a rifampicina. Sin embargo, su larga duración y el riesgo de hepatotoxicidad han llevado a preferir los esquemas más cortos que incluyen rifamicinas.
Importancia de completar el tratamiento
Un punto crítico es completar todo el esquema de tratamiento preventivo. Estudios muestran que completar el tratamiento reduce en más del 60-90% el riesgo de desarrollar tuberculosis activa. Sin embargo, la adherencia puede ser un desafío, especialmente en esquemas largos, ya que las personas se sienten completamente sanas y pueden no percibir el beneficio inmediato del tratamiento. Los esquemas más cortos han mejorado significativamente las tasas de finalización del tratamiento, con estudios que demuestran que más del 80% de las personas completan los esquemas de 3-4 meses, comparado con solo el 50-60% que completa el esquema de 9 meses de isoniazida.

Estudio de Contactos Domiciliarios
El estudio de contactos representa una de las estrategias más costo-efectivas en la prevención de la tuberculosis. Cuando se diagnostica un caso de tuberculosis pulmonar, especialmente si es bacilífero (con baciloscopía positiva), existe una alta probabilidad de que haya transmitido la infección a las personas con quienes convive o tiene contacto cercano. Los estudios muestran que la prevalencia de tuberculosis activa entre los contactos domiciliarios es del 1.4%, y la prevalencia de infección latente alcanza el 28.1%, cifras muy superiores a las de la población general.
¿Por qué los contactos tienen mayor riesgo?
La tuberculosis se transmite por vía aérea cuando una persona con tuberculosis pulmonar activa tose, estornuda, habla o canta. Las pequeñas gotas que contienen las bacterias se evaporan rápidamente y se convierten en aerosoles de partículas minúsculas (de 1 a 5 micras) que permanecen suspendidas en el aire y pueden ser inhaladas por otras personas. Los convivientes domiciliarios están expuestos de forma repetida y prolongada a estos aerosoles infecciosos, especialmente en espacios cerrados con poca ventilación.
El riesgo de infección es mayor cuando el paciente índice (la persona enferma que transmite la infección) tiene baciloscopia de esputo positiva, lo que indica una carga bacteriana muy alta, y cuando existe un retraso en el diagnóstico que prolonga el período de exposición. Estudios de cohortes han estimado una incidencia de tuberculosis activa de hasta 0.93 por 100 personas-año entre contactos domiciliarios. Los niños menores de 5 años son especialmente vulnerables, con riesgo de hasta un 50% de desarrollar enfermedad activa si se infectan, comparado con el 10% en adultos inmunocompetentes.
¿Cómo se realiza el estudio de contactos?
El estudio de contactos debe iniciarse tan pronto como se diagnostica un caso de tuberculosis pulmonar. El primer paso es identificar a todos los contactos, clasificándolos según el grado de exposición. Los contactos estrechos o convivientes domiciliarios tienen la máxima prioridad, seguidos de los contactos frecuentes no domiciliarios. Para cada contacto se debe realizar una historia clínica completa preguntando por síntomas sugestivos de tuberculosis, una radiografía de tórax, y pruebas para detectar infección tuberculosa (prueba de tuberculina o IGRA).
Los niños menores de 5 años requieren especial atención. Si no tienen evidencia de enfermedad activa y su prueba de tuberculina es negativa inicialmente, deben recibir tratamiento preventivo de inmediato (quimioprofilaxis primaria) y repetir la prueba de tuberculina a las 8-12 semanas. Esta estrategia se debe a que los niños pequeños pueden infectarse rápidamente y desarrollar formas graves de tuberculosis, como la meningitis tuberculosa. Los contactos adultos con prueba de tuberculina positiva o IGRA positivo, pero sin evidencia de enfermedad activa, deben recibir tratamiento preventivo (quimioprofilaxis secundaria).
El estudio de contactos no solo beneficia a las personas evaluadas al detectar casos adicionales y prevenir nuevas infecciones, sino que también proporciona información epidemiológica valiosa sobre los patrones de transmisión de la tuberculosis en la comunidad.
Ventilación y Medidas Ambientales
La ventilación adecuada representa una medida de prevención fundamental pero frecuentemente subestimada en el control de la tuberculosis. Como la tuberculosis se transmite por aerosoles que permanecen suspendidos en el aire, la dilución y eliminación de estos aerosoles infecciosos mediante ventilación reduce significativamente el riesgo de transmisión.
¿Por qué la ventilación es tan importante?
Cuando una persona con tuberculosis pulmonar tose en un espacio cerrado sin ventilación adecuada, los aerosoles que contienen Mycobacterium tuberculosis pueden alcanzar concentraciones muy elevadas y permanecer en el aire durante horas. En estas condiciones, incluso exposiciones relativamente breves pueden ser suficientes para la transmisión. Estudios han documentado que convivientes de domicilios con menos ventanas presentan un riesgo significativamente mayor de infección tuberculosa latente.
Un estudio de un brote de tuberculosis en una escuela documentó tasas de ataque extraordinariamente altas en aulas con ventilación deficiente: una incidencia de tuberculosis del 10.4% y una prevalencia de infección latente del 88.1%, muy superiores a las cifras habituales. El factor común en estos brotes fue la exposición repetida en ambientes cerrados con incorrecta ventilación. De manera similar, un brote investigado en un buque de la Marina de Estados Unidos demostró que el principal factor determinante de transmisión era compartir una cabina con un enfermo de tuberculosis y respirar el mismo aire suministrado por un sistema de ventilación de circuito cerrado.
Tipos de ventilación
La ventilación natural mediante ventanas y puertas abiertas es el método más simple, económico y efectivo, especialmente en regiones con clima templado. La OMS recomienda lograr al menos 12 cambios de aire por hora en áreas donde se atienden pacientes con tuberculosis. Estudios en Sudáfrica compararon la eficacia de turbinas de techo impulsadas por el viento, concluyendo que estas proporcionaban mayor recambio de aire por hora que el recomendado por la OMS incluso con vientos bajos de 10 km/hora. Un estudio en China confirmó que la ventilación natural es eficaz para reducir el riesgo de infección cruzada de enfermedades transportadas por el aire como la tuberculosis.
La ventilación natural tiene múltiples ventajas: es gratuita, no requiere mantenimiento complejo, y aprovecha las corrientes de aire natural. Para maximizar su efectividad, es importante abrir ventanas en lados opuestos de la habitación para crear corrientes cruzadas, mantener las puertas interiores abiertas para facilitar el flujo de aire, y aprovechar la luz solar directa, que tiene efecto bactericida sobre M. tuberculosis.
Los sistemas de ventilación mecánica son necesarios en entornos hospitalarios, especialmente en áreas de alto riesgo como salas de broncoscopia, habitaciones de aislamiento y laboratorios de tuberculosis. Estos sistemas pueden crear presión negativa (donde el aire fluye hacia dentro de la habitación y no hacia afuera), filtrar el aire mediante filtros HEPA de alta eficiencia que capturan las partículas que contienen bacterias, e irradiar con luz ultravioleta germicida (UVGI) las partes superiores de las habitaciones para inactivar las bacterias suspendidas en el aire.
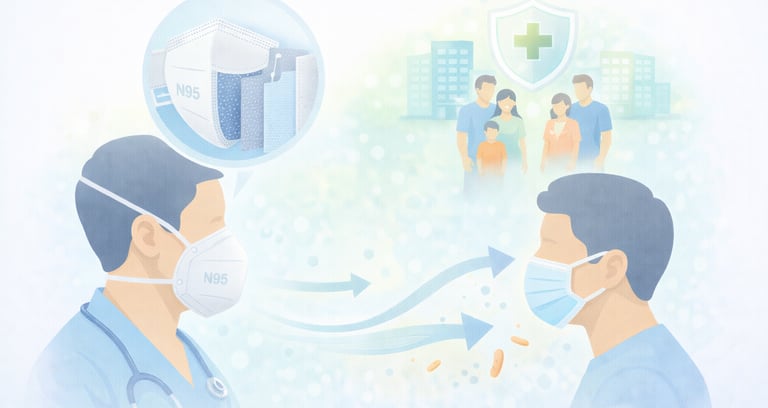

Uso de Mascarillas
Las mascarillas respiratorias representan una barrera física crucial para prevenir la transmisión de tuberculosis, especialmente en entornos de atención en salud. Sin embargo, no todas las mascarillas ofrecen la misma protección contra los aerosoles que contienen Mycobacterium tuberculosis.
Diferencia entre mascarillas quirúrgicas y respiradores N95
Es fundamental comprender que las mascarillas quirúrgicas y los respiradores N95 cumplen funciones completamente diferentes. Las mascarillas quirúrgicas están diseñadas como barrera contra gotas grandes y salpicaduras de fluidos, pero no proporcionan protección adecuada contra aerosoles de partículas pequeñas. No filtran eficazmente las partículas de 1-5 micras que contienen M. tuberculosis, y no sellan herméticamente alrededor de la nariz y boca, permitiendo que el aire sin filtrar entre cuando la persona inhala.
Por el contrario, los respiradores N95 están específicamente diseñados para filtrar al menos el 95% de las partículas en suspensión de 0.3 micras o más, lo que incluye los aerosoles que transportan M. tuberculosis. El "N" significa que no es resistente al aceite, y el "95" indica que filtra al menos el 95% de las partículas. Estos respiradores crean un sello hermético alrededor de la cara, asegurando que todo el aire inhalado pase a través del material filtrante.
¿Quién debe usar respiradores N95?
Los respiradores N95 están indicados específicamente para el personal de salud y otras personas que tienen contacto cercano con pacientes con tuberculosis pulmonar activa. Esto incluye médicos, enfermeras, técnicos de laboratorio, personal de radiología, trabajadores sociales y personal de limpieza que ingresan a habitaciones de pacientes con tuberculosis.
El uso es especialmente crítico durante procedimientos que generan aerosoles, como la broncoscopia, la intubación endotraqueal, la reanimación cardiopulmonar, la inducción de esputo, la aspiración de secreciones respiratorias, y la ventilación manual. Durante estos procedimientos, se generan cantidades masivas de aerosoles infecciosos que incrementan exponencialmente el riesgo de transmisión.
Es importante aclarar un concepto erróneo común: el paciente con tuberculosis NO debe usar respirador N95, sino una mascarilla quirúrgica simple. La mascarilla quirúrgica en el paciente actúa como "control en la fuente", capturando las gotas grandes cuando el paciente tose antes de que se conviertan en aerosoles. El objetivo no es que el paciente filtre el aire que inhala, sino contener las secreciones que expulsa.
Uso correcto del respirador N95
Para que un respirador N95 sea efectivo, debe ajustarse correctamente a la cara. Un ajuste inadecuado permite que el aire sin filtrar entre por los espacios entre el respirador y la piel, anulando su capacidad protectora. Por esto, el personal de salud debe realizar una "prueba de ajuste" formal antes de usar estos respiradores. Esta prueba verifica que el modelo específico de respirador se ajusta correctamente a la estructura facial única de cada persona.
Cada vez que se coloca el respirador, se debe realizar una "verificación del sellado". Para la verificación de presión positiva, se cubre el respirador con las manos y se exhala suavemente. Si está bien ajustado, se debe sentir presión dentro del respirador sin que escape aire por los bordes. Para la verificación de presión negativa, se cubre el respirador y se inhala. El respirador debe colapsar ligeramente contra la cara sin que entre aire por los bordes.
Limitaciones y consideraciones prácticas
Los respiradores N95 no pueden usarse con barba o vello facial abundante, ya que impiden el sellado hermético. Algunas personas experimentan incomodidad, sensación de calor, o dificultad para respirar, especialmente durante uso prolongado. Estudios documentan que el personal de salud reporta que los respiradores N95 son más incómodos que las mascarillas quirúrgicas, aunque se sienten significativamente más protegidos al usarlos.
Respecto a la reutilización, el National Institute for Occupational Safety and Health (NIOSH) de Estados Unidos establece condiciones específicas para que los respiradores reutilizados sean efectivos: deben mantener correcta higiene sin polvo ni secreciones, estar en adecuadas condiciones sin pliegues o deformidades, y tener correcto almacenamiento. Se recomienda no usar el mismo respirador por más de 8-12 horas de uso continuo o intermitente, y limitar la reutilización a un máximo de 5 veces por dispositivo.
Control Comunitario y Programático
La prevención efectiva de la tuberculosis requiere ir más allá de las intervenciones individuales para implementar estrategias de control a nivel comunitario y de sistemas de salud. Estas intervenciones programáticas son esenciales para lograr un impacto sostenido en la incidencia de tuberculosis.
Detección temprana y tratamiento oportuno
La piedra angular del control comunitario de la tuberculosis es la detección y tratamiento tempranos de los casos activos. Cada día que una persona con tuberculosis pulmonar bacilífera permanece sin diagnosticar y sin tratamiento, continúa transmitiendo la bacteria a sus contactos. Se estima que un solo caso de tuberculosis pulmonar con baciloscopia positiva puede infectar entre 10 y 15 personas al año si no recibe tratamiento.
Los programas de detección activa en poblaciones de alto riesgo, el tamizaje sistemático de personas con síntomas respiratorios en los servicios de salud, y el acceso universal a pruebas diagnósticas rápidas como Xpert MTB/RIF son componentes esenciales. La OMS ha establecido como estándar que toda persona con sospecha de tuberculosis debe tener acceso a pruebas de diagnóstico rápido.
Estrategia directamente observada (DOTS)
La estrategia DOTS (Directly Observed Treatment, Short-course) o Tratamiento Acortado Directamente Observado, ha sido la piedra angular del control de tuberculosis desde 1995. Los cinco componentes de DOTS incluyen compromiso político con financiamiento sostenido, detección de casos mediante pruebas de calidad garantizada, tratamiento estandarizado con supervisión y apoyo al paciente, suministro ininterrumpido de medicamentos de calidad, y sistema de monitoreo y evaluación.
El componente de observación directa, donde un trabajador de salud observa al paciente tomar cada dosis de medicamento, ha demostrado reducir las tasas de abandono del tratamiento de 20-30% a menos del 5%. Más de 20 millones de pacientes se han beneficiado de DOTS desde su implementación global.
Fortalecimiento de sistemas de salud
El control efectivo de la tuberculosis requiere sistemas de salud funcionales con capacidad diagnóstica de calidad en laboratorios equipados, disponibilidad ininterrumpida de medicamentos antituberculosos, personal de salud capacitado y protegido adecuadamente, y sistemas de información que permitan el seguimiento de cada paciente.
La integración de los servicios de tuberculosis con otros programas de salud, especialmente VIH, diabetes, y salud materno-infantil, mejora la detección de casos y los resultados del tratamiento. Los programas de protección social que mitigan los costos catastróficos para las familias afectadas por tuberculosis son también componentes esenciales para asegurar que ningún paciente abandone el tratamiento por barreras económicas.
Monitoreo epidemiológico y vigilancia
Los sistemas de vigilancia robustos permiten monitorear las tendencias de tuberculosis, identificar brotes tempranamente, y evaluar el impacto de las intervenciones. La notificación obligatoria de casos, el seguimiento de tasas de curación y de resistencia a medicamentos, y la vigilancia de tuberculosis en poblaciones especiales como personal de salud y personas privadas de libertad, son elementos críticos del control programático.
RESUMEN DEL ARTÍCULO
Lo más importante en pocas palabras:
La prevención de la tuberculosis es fundamental para controlar esta enfermedad que sigue afectando a millones de personas en el mundo. Las estrategias preventivas actúan en múltiples niveles y se complementan entre sí para romper la cadena de transmisión.
La vacuna BCG protege a los recién nacidos contra las formas graves de tuberculosis, con eficacia del 52-100% contra meningitis tuberculosa y tuberculosis miliar, aunque su protección contra tuberculosis pulmonar en adultos es variable. Nuevas vacunas como MTBVAC están en desarrollo y prometen mejorar significativamente esta protección.
El tratamiento preventivo de tuberculosis latente es una intervención clave que reduce en 60-90% el riesgo de desarrollar enfermedad activa. Los esquemas modernos más cortos (1-4 meses) han mejorado la adherencia comparados con el tradicional tratamiento de 6-9 meses. Grupos prioritarios incluyen personas con VIH, contactos domiciliarios, niños menores de 5 años, y personas con inmunosupresión.
El estudio de contactos domiciliarios permite identificar casos adicionales de tuberculosis activa y personas con infección latente que se beneficiarían del tratamiento preventivo. La ventilación adecuada, especialmente natural mediante ventanas abiertas, diluye los aerosoles infecciosos y reduce significativamente el riesgo de transmisión.
Los respiradores N95 protegen al personal de salud que atiende pacientes con tuberculosis, filtrando el 95% de partículas en suspensión. Su uso correcto requiere ajuste adecuado y verificación del sellado.
Finalmente, el control comunitario mediante detección temprana, estrategia DOTS, y fortalecimiento de sistemas de salud es esencial para lograr un impacto sostenido. La prevención efectiva requiere el compromiso de individuos, familias, trabajadores de salud y gobiernos trabajando juntos hacia la meta de eliminar la tuberculosis.
"Prevenir la tuberculosis no es solo tarea de los sistemas de salud, sino una responsabilidad compartida que involucra a cada persona, familia y comunidad. Si eres padre o madre, asegúrate de que tu bebé reciba la vacuna BCG al nacer. Si has estado en contacto con alguien diagnosticado con tuberculosis, acude a evaluación médica incluso si no tienes síntomas. Si trabajas en salud, utiliza correctamente los respiradores N95 y cumple todas las medidas de control de infecciones. La información es poder. Ahora que comprendes las herramientas disponibles para prevenir la tuberculosis, puedes tomar decisiones informadas y proteger tu salud y la de tu familia."
Continúa aprendiendo sobre tuberculosis:
¿Quieres entender mejor qué es esta enfermedad? Lee nuestra guía completa sobre ¿Qué es la tuberculosis? donde explicamos cómo funciona la bacteria, los tipos de tuberculosis y quiénes tienen mayor riesgo.
Si experimentas tos persistente, fiebre o pérdida de peso, consulta nuestro artículo sobre Síntomas de la tuberculosis para identificar las señales de alarma que requieren atención médica inmediata.
¿Te preocupa haber estado expuesto? Conoce las pruebas disponibles en nuestra guía sobre Diagnóstico de la tuberculosis, donde explicamos baciloscopía, cultivos, pruebas moleculares y más.
Si ya has sido diagnosticado o conoces a alguien en tratamiento, nuestro artículo sobre Tratamiento de la tuberculosis te ayudará a entender el esquema HRZE, la duración necesaria y la importancia de completar el tratamiento.
Menú
Acerca de | Disclaimer | Contáctame
Contacto
Suscríbete
info@guiatb.com
+34 912 345 678
© 2026. All rights reserved.